Bei der In-vitro-Fertilisation(IVF) kann in der Regel eine größere Anzahl von Eizellen aus den Eierstöcken entnommen werden. Diejenigen, die reif sind, werden einige Stunden nach der Entnahme aus dem Eierstock mit Spermien befruchtet und dann von Embryologen in speziellen Inkubatoren gezüchtet. Wenn die Befruchtung wie gewünscht stattfindet, sprechen wir ab dem nächsten Tag nicht mehr von einer Eizelle, sondern von einem Embryo.„Die meisten Patientinnen gehen davon aus, dass wir aus allen entnommenen Eizellen einen geeigneten Embryo für den Transfer in die Gebärmutter haben werden„, sagt Doc. Dr. med. Silvia Toporcerová, PhD, Medizinische Direktorin des Gyncare Centre und fügt hinzu: „Das ist leider nicht wahr. Sowohl Ei- als auch Samenzellen haben biologische Grenzen, und nicht jeder wird einen gesunden Embryo hervorbringen. Einige der Eizellen sind für eine Befruchtung nicht geeignet, einige der geeigneten Eizellen werden nicht befruchtet, ein großer Teil der Embryonen hört während der ersten fünf Tage in unserem Labor auf, sich zu teilen und ist für einen Transfer nicht geeignet. Es ist ein völlig natürliches Phänomen. Wie auch immer, in dem Moment, in dem der Embryo das Stadium einer expandierten Blastozyste erreicht hat, und das ist 5. – Am 6. Tag nach der Befruchtung muss es entweder in die Gebärmutter übertragen oder eingefroren werden. Von diesem Zeitpunkt an braucht es die Umgebung der Gebärmutter für seine weitere Entwicklung.“
Gegenwärtig beinhalten die meisten IVF-Zyklen eine verlängerte Embryokultur, um 5. – Am 6. Wenn das Patientenpaar an diesem Tag mehrere geeignete Embryonen für den Transfer in die Gebärmutter hat, sollte der vielversprechendste Embryo ausgewählt werden. Heute gibt es dafür eine Reihe spezieller Methoden, aber die grundlegende Methode, die in jedem einzelnen Fall angewandt wird, ist die morphologische Beurteilung – das heißt die Beurteilung der Anzahl, Form und Regelmäßigkeit der Zellen.
Am fünften Tag entwickeln sich die Embryonen bis zum Blastozystenstadium
Im Stadium der embryonalen Blastozyste sind die Zellen des Embryos bereits in den Embryoblasten (innere Zellmasse – ICM), aus dem der Embryo selbst entsteht, und das Trophoektoderm – Trophoblast, aus dem sich die Plazenta und die Amnionmembranen entwickeln, unterteilt. Im Inneren der Blastozyste befindet sich ein mit Flüssigkeit gefüllter Hohlraum, die Blastozele.
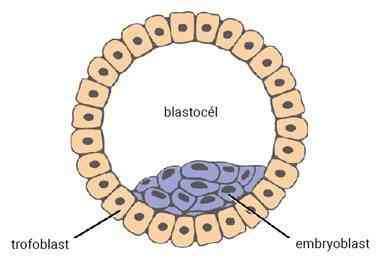
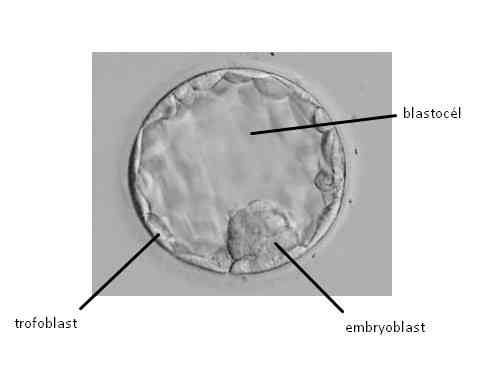
Gardner Bewertungssystem
Das derzeit am weitesten verbreitete System zur morphologischen Beurteilung von Blastozysten ist das Gardner Grading System. Morphologische Beurteilung bedeutet, dass jede Blastozyste danach kategorisiert wird, wie ihre einzelnen Bestandteile – Embryoblast, Trophoektoderm und Blastocoel – unter dem Mikroskop aussehen.
Das Bewertungssystem von Gardner besteht aus drei Zeichen – das erste ist eine Zahl, das zweite und dritte ein Buchstabe.
- Das erste Zeichen im System ist eine Ziffer von 1 bis 6, die im Wesentlichen die Größe und Ausdehnung der Blastozyste angibt (Ausdehnung bedeutet das relative Volumen der Blastozyste zur Größe der Blastozyste).
- Das zweite Zeichen ist der Buchstabe A, B oder C, der die morphologische Qualität des Embryoblasten angibt.
- Das dritte Zeichen ist der Buchstabe A, B oder C, der die morphologische Qualität des Trophoectoderms angibt.
So tragen die qualitativ besten Blastozysten die Bezeichnung 6AA, 5AA oder in einem früheren Stadium 4AA.
Was bedeuten die verschiedenen numerischen Entwicklungsstadien?
- Eine frühe Blastozyste, bei der sich die Höhle gerade erst zu bilden begonnen hat – die Blastozyste hat weniger als die Hälfte des Volumens des Embryos.
- Eine Blastozyste, bei der die Blastozyste mehr als die Hälfte des Volumens des Embryos einnimmt.
- Eine volle Blastozyste, bei der die Blastozyste das gesamte Volumen des Embryos vollständig ausfüllt.
- Die expandierte Blastozyste, die ihr Gesamtvolumen bereits deutlich vergrößert, füllt den Embryo vollständig aus und die Embryohülle (Zona pellucida) wird allmählich dünner.
- Schlüpfende Blastozyste, deren Hülle (Zona pellucida) bei weiterem Volumenwachstum reißt und einige Zellen des Trophoectoderms nach außen wandern.
- Eine geschlüpfte Blastozyste (geschlüpfte Blastozyste), die die Hülle (Zona pellucida) vollständig verlassen hat und bereit ist, sich in der Gebärmutterschleimhaut einzunisten.
Bewertung der Zellmasse (ICM)
- A – zahlreiche Zellen, regelmäßig angeordnet.
- B – weniger zahlreiche Zellen, locker geklumpt.
- C – sehr wenige, lose zusammenhängende Zellen.
Bezeichnung des Trophektoderm-Status
- A – Das Trophektoderm wird von regelmäßigen Zellen gebildet, die eine zusammenhängende Schicht bilden.
- B – große, weniger zahlreiche Zellen, unregelmäßig angeordnet.
- C – sehr wenige große unregelmäßige Zellen.
Durch die Bewertung dieser drei Komponenten kombinieren die Embryologen die drei Merkmale, um die morphologische Qualität jeder untersuchten Blastozyste zu bestimmen. Die Verwendung von Gardners System ist vor allem deshalb von Vorteil, weil eine strenge morphologische Bewertung den Grad der Subjektivität minimiert – das heißt, die subjektive Sicht jedes einzelnen Embryologen, der den Embryo unter dem Mikroskop sieht. Der Score liefert eine genaue Bewertung – eine Beschreibung der Qualität der einzelnen Teile der Blastozyste. Natürlich spielt auch die Erfahrung des Teams, das die Embryologie beurteilt, eine wichtige Rolle bei dieser Beurteilung.
Praktische Beispiele für die Bewertung einzelner Blastozysten
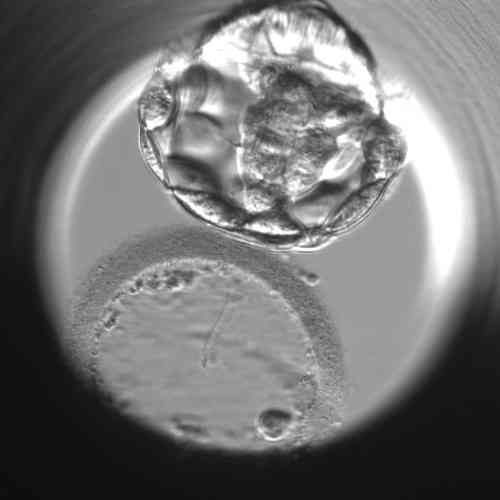
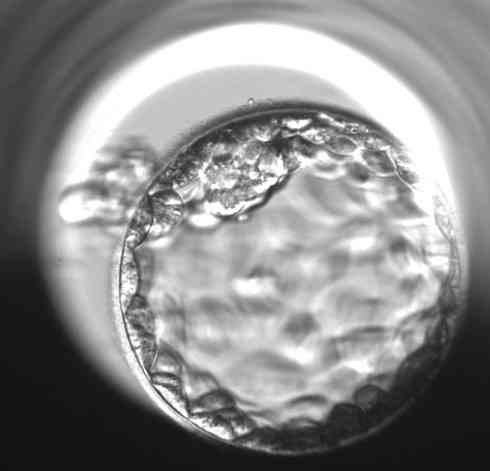
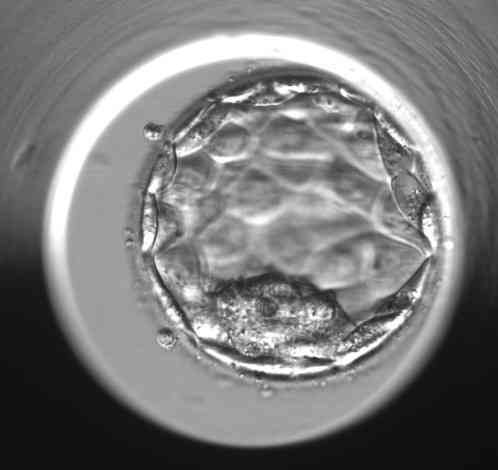
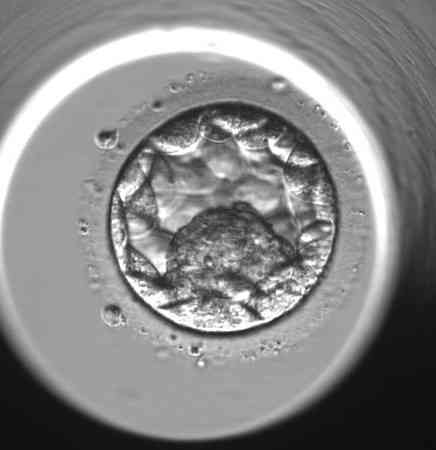


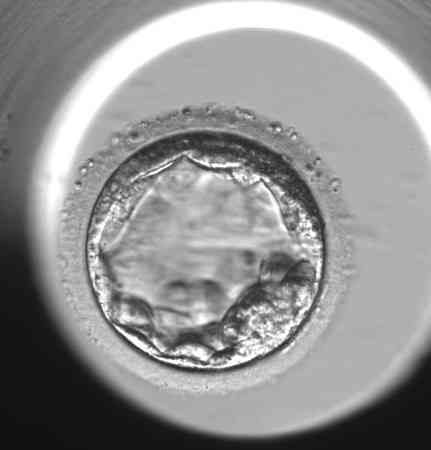
„Die morphologische Beurteilung der Blastozyste ist jedoch immer nur ein Teil des ganzen Puzzles an Informationen, die uns helfen, den vielversprechendsten Embryo für den Transfer in die Gebärmutter auszuwählen„, sagt Bc. Dominika Remešová, Dis., leitende Embryologin am Gyncare Zentrum in Košice und fügt hinzu:„Das morphologische Bild des Embryos ist die Grundlage, aber darüber hinaus sind verschiedene andere Informationen, die wir über den Embryo haben, wichtig. Zum Beispiel die Regelmäßigkeit der Zellteilung während der frühen Zellteilung, die zeitliche Konsistenz der einzelnen Teilungen, der Prozentsatz der kleinen Fragmente, die während der Zellteilung entstehen. Es gibt sehr viele dieser Merkmale. Bei der Gesamtbeurteilung hilft uns das so genannte Zeitraffer-Monitoring sehr. Das bedeutet, dass eine Kamera in dem speziellen Inkubator, in dem die Embryonen kultiviert werden, platziert wird und mehrmals pro Stunde ein Foto von jedem Embryo macht. Der Computer fügt diese Bilder zu einer Videoschleife zusammen, mit der wir herumspielen und die Zellteilung wirklich genau verfolgen können.“ Obwohl es arbeitsintensiv ist und Embryologen viel Zeit in Anspruch nimmt, haben einige Studien gezeigt, dass das Zeitraffer-Monitoring die Erfolgsrate der IVF um bis zu 8%-10% erhöhen kann.
Angesichts der Tatsache, dass selbst ein form- und morphokinetisch optimaler Embryo keine hundertprozentige Wahrscheinlichkeit hat, sich in der Gebärmutter einzunisten und weiterzuentwickeln, wird in der modernen Embryologie viel Forschungsarbeit in die Verbesserung und Entwicklung von Diagnosemethoden investiert, die es ermöglichen, den potentesten – den qualitativ besten – Embryo, der den betreffenden Patienten zur Verfügung steht, für den Transfer auszuwählen.


